今回、毎日新聞の記事 「週4日勤務・年収1700万円」で専門外の医師が妊婦を診る…「出生前検査」でボロ儲けする無認証クリニックの実態について思うことがあり、私見を述べたいと思います。長くなりますが、ここまで熱くNIPTについて思いがある院長の意見として受け止めてください。
まず、認証、無認証といっても、保育園のように認可施設と無認可施設との違いとは異なり、認証と無認証では大きな違いと隔たりがあります。
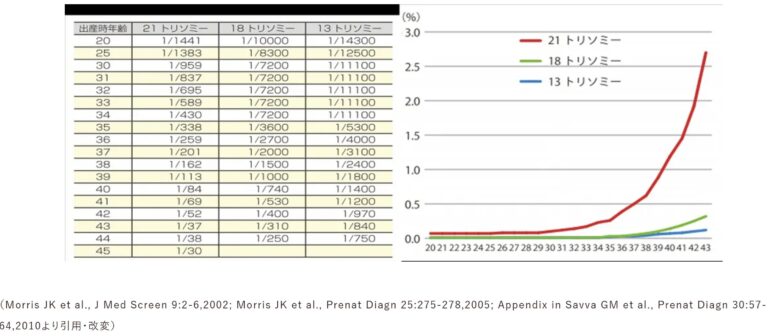
認証施設では、生まれうる染色体の数の異常である、13トリソミー (パト―症候群)、18トリソミー (エドワード症候群)、21トリソミー (ダウン症候群)を検査対象としております。これに対し、無認証施設では13、18、21のトリソミー以外の染色体構造異常、性別判定も含めた、全ての染色体について調べるオプションが用意されているようです。また、妊娠判明直後の4~6週前後に実施するearly NIPTもあるようです。
認証施設では3種類のトリソミーしか調べられないから、たくさん調べた方が安心と思われる方が多いかもしれません。また、なるべく早くにNIPTを受けたい方もいらっしゃるかと思います。
結論から端的に申し上げますと、無認証施設で提供する3種類のトリソミー以外の検査内容については、医学的に不必要と言っても過言ではありません。
その理由を以下に列挙いたします。
一般的に13、18、21番以外の染色体の数に異常をきたした場合は、流産・死産に至ります。出生前診断とは、「生まれてくる赤ちゃんに先天的な病気があるかどうかを知る」ことを目的とするため、流産・死産に至る染色体異常は自ずとNIPTの検査対象にはなりえません。
染色体の一部が欠ける (欠失)、一部の領域が重なる (重複)、別々の染色体間で切断と結合が生じる (転座)などの構造異常によって生じる先天異常は、確かに存在します。例えば、Prader-Willi症候群、Angelman症候群、1p36微細欠失症候群、5p欠失症候群などが挙げられます。今後日本でも検査対象となりうる構造異常は22q11.2欠失症候群 (ディ・ジョージ症候群)と思われます。1/5,000程度と比較的発症割合が高く、免疫不全、心奇形などを来すとされ、米国をはじめ他国ではNIPTの検査対象となっています。
NIPTに限らず、何かしらの病気を想定して検査を行い、その病気の可能性がある (陽性)あるいは、ない (陰性)と判定し、その後の対応をどうするのか、治療法や対処方があるのかに関して様々な議論があります。染色体構造異常による疾患は、そもそも発症率が非常に低いため、陽性的中率 (陽性と判定され、実際に病気である確率)、陰性的中率 (陰性と判定され、病気ではない確率)などの検査精度が担保されておりません。また、どのような症状を呈するのか (表現型)や予後もよく分かってないのが現状です。
性別判定によって分かる病気としては、クラインフェルター症候群やターナー症候群があります。これらのご病気につきましても、必ずしも生命予後の悪い病気とは言い難いのが現状です。
医療における遺伝学的検査・診断に関するガイドラインには、分析的妥当性・臨床的妥当性・臨床的有用性などの観点から、出生前検査の精度・意義・検査対象疾患が明記されております。つまり、① 一定の頻度で生じうる病気で、病気の発症機序や症状、予後が明らかな病気 ② 検査の精度が担保されている病気 ③ 検査結果に基づく解釈、対処法が確立されている病気 などが検査対象となります。染色体構造異常や性染色体異常についてはこれらの条件を満たしているとは言いがたく、現時点ではNIPTの検査対象とすべきではないというのが現在の認証施設の考え方であり、これらの条件を満たしNIPTの検査対象となるのが13、18、21トリソミーであります。実際、海外からの報告ではありますが、これらの3つのトリソミー以外の染色体異常につきましては陽性的中率がとても低く、NIPTを実施するには不十分な状況です (詳細はこちらをご参照ください)。
また、全染色体検査では、病的意義があるかどうかを現代の医学では判断できない結果が返却され、かえって不安と混乱を招く可能性があります。
従って、微細欠失などの染色体構造異常をはじめ、全染色体を検査することは、現在の医学では「意味がない」と言っても過言ではありません。もちろん、13、18、21トリソミー以外のご病気について、発症頻度・メカニズム・症状・予後が明らかとなり、かつ、検査の精度がより高まれば、将来的には染色体構造異常などのご病気も検査対象になるかもしれませんが、現時点では時期尚早だと考えます。
次にearly NIPTについてです。母体血中に胎児由来のDNAが検出されるのが妊娠7週以降であり、NIPTとして実施可能なのは9ないし10週以降になります。検査精度の向上により、妊娠7週未満でごく微量のDNAを検出できる可能性はあるかもしれませんが、臨床応用するには時期尚早であり、そもそもこの週数では流産する可能性があります。従って、early NIPTについても現時点では医学的に「意味がない」と言わざるを得ません。
このような遺伝学的な背景や裏付けをもとに、出生前診断の診療経験や知識が豊富な医療スタッフが、正しい遺伝医療を提供しているのが認証施設です。その一方で、一部の美容外科や皮膚科など、遺伝医療の知識や経験に乏しく、産婦人科医でもない専門外の医師がNIPTを提供しているのが無認証施設です。無認証施設で出生前診断を受けることが悪いとは言いませんが、検査前後のカウンセリングや陽性時の対応が正しく行われているか定かではなく、今回の記事のように、単に採血を実施するたけの施設もあるようです。
日本にNIPTが2013年に導入され、当初は大学病院や周産期医療センターなどの一部の施設でのみ臨床研究として実施されておりましたが、2020年頃より無認証施設が増えてきました。無認証施設で検査を受けたのち、正確な遺伝カウンセリングがなされず、不必要な妊娠中絶が行われるなど社会問題となりました。そのため、2022年に施設認証制度が開始され、認証施設が増えてきたものの、無認証施設も年々増加傾向にあります。
出生前診断 (NIPT)をWEB検索すると、無認証施設によるWEB広告が満載です。中には、「国内最高水準」「国内で一番人気」「偽陰性率0%」「全ての染色体異常を調べるプレミアムNIPT」「まだ初期型のNIPTをやるの? early NIPTをおすすめ」「他では受けられないNIPTがある」など、医療広告ガイドラインに抵触するような誇大広告、医学的にありえない・不必要な内容も散見されます。
また、「early NIPTは結果が出なかったら無料で再検査が可能」と謳う広告もあり、妊娠初期では検査結果が出ない可能性が高く、再検査を無料と言ってはおりますが、実際はNIPT検査に誘導しようとしているだけだと思います。全ての無認証施設が悪いとは言いません。中には遺伝カウンセラーが在籍し、丁寧なカウンセリングのうえで検査を実施している施設もあると思います。その一方で、今回の記事のように、専門外の医師や医療機関が、営利目的のためだけに検査を実施しているのも事実です。今回の記事は、授かった命に対する患者様の期待と不安に対し丁寧に向き合っているとは到底思えず、憤りを感じます。
だからこそ、出生前診断は認証施設で受けて欲しいと私は思います。
しかしながら、認証施設にも課題があると思います。事前予約や紹介状、夫婦同伴での平日の来院が必須であり、予約日が限られている等、来院のハードルの高さが問題であると思います。そのため、土日祝日で紹介状無しでも受診可能な無認証施設を選択される方がいらっしゃるのだと思います。単に認証施設を増やすだけではなく、患者様が来院しやすい体制を構築していくことも重要なのではないでしょうか?
当院では臨床遺伝専門医の院長が出生前診断のご相談を承っております。当院は出生前検査認証制度等運営委員会による、NIPTの認証施設として2023年10月に認可されました。以後年間250件以上の出生前診断の相談を受け、全ての患者様とそのご家族様に真摯に向き合って参りました。
当院では、これから親になる皆様が、「生まれてくる赤ちゃんに病気があった時にどうしよう?」という漠然とした不安を受け止め、遺伝学に関する知識を深め、正しく理解したうえで、出生前診断を受ける、あるいは受けないかを自己決定できるようなサポートをしています。同じタイミングで、出生前診断の検査法・精度・限界、対象となる疾患の特徴などについて十分な説明を行っております。また、検査で陽性と判定された場合、妊娠を継続するのかしないのかを含め、あらかじめ家族で十分に話し合い、共通の理解を持つための支持的なサポートを行っています。
当院は認証施設として、出生前診断を希望される妊婦さんとそのご家族様に、正しい医療を提供していくことはもちろん、相談・受診しやすい体制を日々模索しております。原則として紹介状や家族の同伴は必須としておらず、土曜も相談可能で、夜間帯のオンライン相談も承っております。
当院の出生前診断に関する詳細はこちらをご参照ください。また、検査を希望される方はこちらをご参照ください。
長い文章のお付き合い、ありがとうございました。

 産業医とは、事業所での労働者の身体・精神の健康管理を専門的に扱う医師のことです。労働安全衛生法で、50人以上の従業員を擁する事業所では、産業医の配置が義務付けられております。
産業医とは、事業所での労働者の身体・精神の健康管理を専門的に扱う医師のことです。労働安全衛生法で、50人以上の従業員を擁する事業所では、産業医の配置が義務付けられております。










